医師が教える!血糖値を下げる5つの方法

健康診断や病院での血液検査で「血糖値が高い」と言われたことはありませんか?
「今までも指摘されていたけれど、どうすればいいのか分からない」
「自分なりに気をつけていたが、なかなか良くならない」
など、当院でも多くの患者さんからこのような声を聞いています。
血糖値とは、血液中のブドウ糖の濃度を示します。通常、体内ではこれが常に一定になるように調節されています。
しかし、なんらかのトラブルにより調節がうまくいかなくなることで「血糖値が高い」状態になります。
その原因の多くは、普段の生活習慣にあると考えられます。
そこでこの記事では、血糖値を下げる5つの方法についてご紹介します。
◆「放っておくと怖い糖尿病の症状・検査・原因・治療の基本情報」>>
1.食事療法
食事療法は高血糖、糖尿病を抱える方にとって基本中の基本であり、もっとも重要な方法です。食事の際に糖質を上手にコントロールすることで、血糖値の安定化に役立ちます。
必要なエネルギーを摂取しながら血糖値を正常に保つためのポイントをみていきましょう。
1−1.主食(糖質)を減らそう
ごはんやパン、麺類などの主食に含まれる糖質は、食後の血糖値を上昇させます。
糖尿病や糖尿病予備軍の方は、まずは主食の量を減らすことから始めましょう。
「主食を減らすとエネルギーが不足するのでは?」
と心配になるかもしれませんが、主食を減らした分、肉や魚、野菜をたくさん食べれば、必要なエネルギーは十分に確保できます。
忙しいと、おにぎりや菓子パン、カップ麺だけなどつい単品になってしまいがちですが、これは血糖値の急上昇の原因となってしまいます。
例えば、おにぎりに焼き鳥(塩味)や卵料理などのおかずや野菜サラダをプラスしたり、菓子パンではなく卵、ツナなど具の入ったサンドイッチを選ぶなど、糖質以外の食品を一緒に食べられる選び方を工夫してみましょう。
◆糖質が多く入っている食べ物の例◆
穀類
米、小麦製品
芋類、豆類
さつまいも、じゃがいも、さといも、緑豆など
フルーツ
フルーツ全般
市販のおかず
煮物、佃煮、点心、揚げ物など
※煮物や佃煮は砂糖が多く使われています。また、点心や揚げ物は小麦粉が多く使われているため、食べ過ぎは禁物です。
飲み物
フルーツジュース、清涼飲料水、ヨーグルト飲料など
1−2.たんぱく質を積極的に摂る
「食べると太る」などの思い込みから、肉や魚、卵などのたんぱく質豊富な食品を控えてはいませんか?
たんぱく質は、私たちのからだをつくるためには欠かせない大切な栄養素であり、最近の研究では、食後の血糖値をほとんど上げないことが明らかになっています。
たんぱく質には、動物性と植物性がありますが、食材によって含まれるアミノ酸の種類が違うので、肉・魚・卵・大豆製品の4種類をバランスよくたっぷり摂ることが大事です。
加熱すると減ってしまうので、「サッと焼くだけ」「ゆでるだけ」のようなシンプルな調理法がおすすめです。
タレやドレッシングには糖質が多く含まれていることがあるので、しょうゆや塩、レモン、コショウなどで味付けしましょう。
1−3.野菜で食物繊維をしっかり摂る
野菜は一般に低エネルギーなので、ごはんの代わりにたくさん食べておなかをいっぱいにすることができます。
また、食物繊維が豊富な野菜は糖が血中に吸収されるのを遅らせるので、食後の血糖値の急上昇を防ぎます。
生活習慣病や成人病の予防には、1日350g以上の野菜を食べると良いといわれています。
ただし、ポテトサラダやマカロニサラダなど、材料にいも類やパスタが使用されているものは糖質が多く、血糖値が上がってしまうので避けましょう。
<食物繊維・5つのはたらき>
●噛みごたえがアップ
咀嚼回数が増え、体内で膨張するので、満腹感が得られる
●便秘の予防・改善
繊維の多いものを食べれば便の量が増え、便が柔らかくなる
●有害物質の排泄を促進
発ガン性物質などの有害物質を吸着して体外に排出する
●腸内環境を整える
腸内の善玉菌を増殖させ、悪玉菌を減少させる
●血糖値スパイクを防ぐ
ブドウ糖の消化吸収をゆるやかにし、食後血糖値の上昇を防ぐ
ただし、腎臓に問題がある方は、生野菜に含まれるカリウムを制限する必要があります。そんな時は、一度お湯で茹でこぼしたり水にさらしたりして、カリウムを減らしてから食べるのがおすすめです。
よく、「野菜ジュースを毎日飲んでいるから、野菜は足りているはずだ」という方がいますが、市販されている野菜ジュースは加工の段階で糖や塩が添加されていたり、熱に弱いビタミンが失われていることがあります。
また、食物繊維には水分に溶けるもの(水溶性)と溶けないもの(不溶性)があり、野菜ジュースに入っているのは水溶性食物繊維だけです。不溶性食物繊維は飲んだ時の口当たりをよくするために取り除いており、ほとんど残っていません。
食物繊維は水溶性と不溶性の両方を摂ることが大切ですので、野菜そのものからの摂取が基本です。
◆「放っておくと怖い糖尿病の症状・検査・原因・治療の基本情報」>>
1−4.食べる順番に気を付ける
ごはん、麺類、パンなどの炭水化物には糖質が多く含まれているため、食べた直後から血糖値が急上昇します。
「分かっているけれど、どうしても食べたい!」
そんなときには、血糖値が急上昇しないような工夫をしましょう。
その方法として、まず最初に食物繊維の多い野菜をゆっくりとよく噛んで食べます。
次に、水分の多い汁物を食べ、その後に肉や魚、卵、大豆製品などのたんぱく質を食べ、一番最後にごはんや麺類などの主食を食べましょう。
そうすることで糖質の全体量を減らすことができると同時に糖の吸収も抑えることができます。
さらに、ごはんが食べたい時には白米に雑穀や玄米をブレンドすることで噛みごたえが出て少量でも満足感を得ることができますし、血糖コントロールに有効な食物繊維やミネラルも摂取することができます。
また、パンの場合も、食物繊維の豊富な全粒粉やライ麦のものを選ぶと良いでしょう。
麺類の場合は、消化の良いうどんよりも十割蕎麦の方が血糖値の上昇が緩やかで、食物繊維やミネラルが豊富なのでおすすめです。
【参考情報】『食べる順番による血糖値および尿中インスリン量の変動に関する研究』藍場元弘ほか5名|徳島文理大学研究紀要 第96号
https://www.jstage.jst.go.jp/article/tokusimabunriu/96/0/96_45/_pdf/-char/ja
1−5.フルーツは量と時間に注意する
フルーツにも糖質が含まれていますが、炭水化物に比べて血糖値を上昇させにくいので、適量であれば大丈夫です。
ただし、フルーツに含まれる果糖は食べ過ぎると中性脂肪に変わってしまいますから、毎日食べるのはあまりおすすめできません。食べる場合には1日80kcal以内が良いでしょう。
<80kcalの目安 ※1日にいずれか1種類>
・キウイフルーツ1個
・グレープフルーツ半分
・いちご5,6粒
・りんご半分
・みかん2個
フルーツは食べる時間にも注意が必要です。夕方から夜間にかけて食べると、眠った頃に血糖値を上げることになります。
一番良いのは基礎代謝が高い朝ですが、3時のおやつタイムくらいまでならば食べても大丈夫でしょう。
ただし、加工の段階で糖がたっぷりと添加されているジュースやドライフルーツ、缶詰などの加工品はおすすめできません。
◆「管理栄養士が教える、糖尿病の方でも血糖値に影響が出にくい間食“8つ”のルール」>>
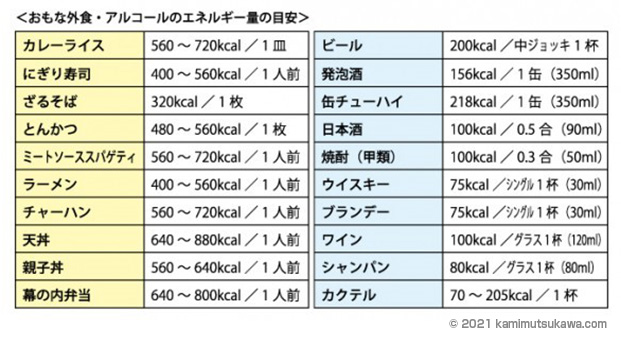
1−6.外食はメニュー選択と量に注意する
外食メニューは栄養素が偏っていることが多いので、メニュー選びには十分気を付けなくてはいけません。
糖質のかたまりとも言える丼ものやラーメン、パスタ、ファストフードを選ぶより、小鉢のついた定食やサラダバーなど、野菜やたんぱく質が摂れるメニューが置いてあるお店選びをすることがポイントです。
アルコールは、血糖値の激しい変動がなく糖尿病が進行していない場合に限り、少量であれば飲んでもかまいません。ただし、お酒の種類によってエネルギーに差があるので、気を付けましょう。
ビールや日本酒は、糖質が多く含まれるためあまりおすすめしません。ポリフェノールが含まれている赤ワインや、糖質が少なくアルコール度数が低めの焼酎やウイスキーがおすすめですが、いずれもほどほどが原則です。
おつまみは、野菜や肉、魚などを中心に、シンプルな味付けのものを選ぶようにしましょう。
1−7.食べ物の誘惑に負けない
糖尿病の予防や治療では、とにかく「食べ過ぎない」ということが大事です。そもそも、食べ物の誘惑に弱い人が高血糖に陥りやすいことは確かです。
「余計な食べ物は買わない」
「いつでも手が届くところに置かない」
「食事を作りすぎない」
「食べ放題の店には行かない」
「グルメ特集の番組や雑誌は見ない」
など、自分に合った対策を立ててみましょう。
2.血糖値スパイクを防ぐ
「血糖値スパイク」という言葉を聞いたことはありますか?
2016年10月にNHKではじめて「血糖値スパイク」が取り上げられてから、世間でも注目を集めています。
2−1.血糖値スパイクとは
実は、糖尿病ではない人の中にも、「空腹時の血糖値は正常でも食後の短時間だけ血糖値が急上昇する」という現象が起きることがわかってきました。
インスリンの働きに何らかの問題があると、食後の血糖値が急上昇し、その後急降下することがあります。このように血糖値の急上昇・急降下を繰り返す現象が「血糖値スパイク」です。
血糖値スパイクが起こると活性酸素が大量に発生し、血管がダメージを受けます。すると傷ついた血管を修復しようと免疫細胞が集まり、血管の壁が厚くなります。
その結果、血液の通り道が狭くなり血流が悪くなるため、動脈硬化や心筋梗塞、脳卒中などのリスクが高まるのです。
さらに、心筋梗塞や脳卒中などの大病だけでなく、日々のイライラや不安、疲れ、頭痛などの引き金になっている可能性もあります。
2−2.血糖値スパイクの調べ方
一般的な健康診断は空腹の状態で行うことが多く、空腹時の血糖値が高いと糖尿病が疑われます。
しかし、血糖値スパイクのある人は、空腹時の血糖値はあくまでも正常です。さらに糖尿病の可能性を判断するヘモグロビンA1c(HbA1c)の数値も正常であることが多いので、健診では問題が見落とされがちです。
食後の血糖値は、病院で調べることができます。また、血糖値を自分で測定できる機械も販売されているので、そちらを利用してもいいでしょう。
自覚症状としては、食後の血糖値が急激に上がると、頭痛や眠気からだのほてりなどが現れることがあります。
以下、チェックポイントを紹介しますので、いくつかあてはまる方は一度検査することをおすすめします。
●食後2時間以内(早い人では1時間くらい)
□頭痛
□ほてり
□動悸
□発汗、急な空腹感
●食後2時間以降
□手のふるえ
□冷え
□強い空腹感
□眠気
□うつ感、集中力の低下
●睡眠時
□からだのこわばり
□中途覚醒
□疲れがとれない
□寝汗がひどい
【参考書籍】『「血糖値スパイク」が心の不調を引き起こす』著:溝口徹/青春出版社
http://www.shinjuku-clinic.jp/book/1415.html
3.腸内環境を整える
次に、腸内環境についてお話したいと思います。
「血糖値の話なのに、腸内環境?」と思う方もいらっしゃるかもしれません。
しかし、血糖値について触れる上で、腸内環境は無視できない存在なのです。
3−1.腸内環境と血糖値の関係
わたしたちの腸の中には、3万種類以上、1000兆個以上の腸内細菌が棲んでおり、食べ物の消化・吸収だけでなく、免疫力の維持、ビタミンやホルモンをつくったりとたくさんの役割を担っています。
善玉菌、悪玉菌、日和見菌などたくさん存在する腸内細菌がバランスよく働いている場合には心や体に不調をきたしにくいですが、いったんバランスが崩れて腸内環境が悪くなると、血糖値の調節にも悪影響を及ぼすことがわかっています。
食事から摂取した糖質は小腸で吸収され、血液中を流れ、インスリンの働きにより体内のさまざまな組織で貯蔵・利用されることで血糖値はある一定の範囲に収まります。
しかし、腸内環境が悪くなることで網目のような構造をした腸の粘膜が荒れ、穴が開いたような状態になります。すると、GLP-1という血糖値を下げるためにインスリン分泌を促進する物質の分泌が低下してしまうのです。
さきほど、血糖値を下げるためには、たんぱく質・食物繊維をたくさん摂り、糖質の摂取量を少なくすることが大切と説明しましたが、実は、糖質の過剰摂取は血糖値を上昇させるだけでなく、腸内環境を悪化させる原因にもなります。
腸内環境を悪化させる原因となる成分として「グルテン」が知られています。
グルテンはパンやケーキのふわふわもちもちとした食感のもとになる成分ですので、パン好き、麺類好きの方は、もしかするとすでに腸内環境があまり良くないかもしれません。
便秘や下痢が多く、腸が弱い自覚がある方は特に注意が必要です。
◆「腸内環境を整えて免疫力をアップさせる食事の基礎知識」>>
3−2.腸内環境をよくするためにできること
まずは、善玉菌のエサとなる食物繊維を積極的に摂ることです。食物繊維は野菜や海藻、きのこ類に多く含まれます。
善玉菌を増やす食材=ヨーグルト、と連想する方も多いかと思いますが、乳酸菌には多くの種類があり、自分の腸との相性が合わなければ効果を期待することができません。
それどころか、糖分の摂りすぎになったり、乳製品に含まれる「カゼイン」がアレルギーをひき起こすこともあるので、毎日のように食べるのはおすすめできません。
腸内環境を整えるには、乳製品よりも、日本独特の発酵食品で多種多様な菌が含まれている味噌やしょうゆ、納豆などがおすすめです。
【参考書籍】『藤田式かしこい腸の育て方』監修:藤田紘一郎/笠倉出版社
4.運動療法
運動療法は血糖値コントロールにおいて、食事療法と並ぶとても大切な要素です。
適度な運動は食事で摂った過剰なエネルギーを消費して肥満を防ぎます。また、血流を促すので合併症の予防にもなります。
4−1.運動にはどんな効果がある?
家でゴロゴロすることが多かったり、座って過ごすことが多い人は、そうでない人に比べて糖尿病のリスクが約2倍になるといわれています。
運動が効果的な理由は、次の3つです。
・運動するとすぐにブドウ糖が消費され、血糖値が下がる
・インスリン分泌に頼らずに血糖値が下がる
・運動習慣をつけるとインスリンが効きやすい体質になり、血糖値が長期的に下がる
このほかにも、
「血圧を下げる」
「中性脂肪を減らす」
「足腰が強くなる」
「骨粗しょう症が予防できる」
「持久力が向上する」
など、運動にはたくさんの利点があります。
4−2.血糖値を下げるにはウォーキング
有酸素運動の代表格であるウォーキングは血糖値を下げる効果があることが、多くの研究からわかっています。
【参考情報】
『歩行時間と糖尿病との関連について』国立がん研究センター
https://epi.ncc.go.jp/jphc/outcome/3766.html
『Increased leisure-time physical activity associated with lower onset of diabetes in 44 828 adults with impaired fasting glucose: a population-based prospective cohort study』British Medical Journal
https://bjsm.bmj.com/content/53/14/895
『Step Up: Walking May Reduce Type 2 Diabetes Risk for Adults 65 and Older』UC San Diego
https://today.ucsd.edu/story/walking-may-reduce-type-2-diabetes-risk-for-adults-65-older
ウォーキングは特別な道具もいらず、手軽にできるのでとてもおすすめです。
家までの道のりをちょっと遠回りしてみたり、バス停をひとつ手前で降りてみたり、いつもなら車で行くスーパーまで歩いて行ってみたりと日常生活に取り入れられることから始め、歩くことに慣れてきたら徐々に距離を延ばしていきましょう。
4−3.運動はいつやるのがいい?
運動は、食後、血糖値が上昇している30分以内がおすすめです。
食後に動くことでインスリンを使わずに筋肉に糖を取り込むことができ、血糖値スパイクを防ぐことができます。
もし食後にできない場合は、その場でできるだけ高くももを高く上げて足踏みをするのでもいいでしょう。筋肉を動かしながらの有酸素運動であることがポイントです。
4−4.運動を長続きさせるコツ
運動があまり好きでないという人にとっては、運動療法はちょっと負担に感じられるかもしれません。
「毎日これをやらなきゃ」と思うと逆にストレスになるので、「その日の気分でやりたい運動を、やれる範囲でやる」というスタンスでいくのが長く続けるコツです。
外に出る気分でなければ、家の中で階段を上り下りしてみたり、いつもより念入りに部屋の掃除をしてみたりなど、少しずつで良いので毎日からだを動かすようにしましょう。
4−5.運動療法で気を付けてほしいこと
<必ず準備体操をしましょう>
急に運動を始めると筋肉や関節を痛めることがあるので、運動前には軽く準備体操を行いましょう。
基本は全身のストレッチ。反動を付けるのではなく、一か所につき10~30秒かけてゆっくり伸ばし、無理のない程度に行ってください。
<水分補給を忘れずに>
こまめに水分補給をしないと脱水症状を引き起こす恐れがあるので、注意が必要です。
糖分が多く含まれるジュースやスポーツドリンクは避け、水か麦茶での水分補給が基本です。
のどが渇いてから一度にガブガブ飲むのではなく、少量ずつこまめに飲むようにしましょう。
<運動は体調の良い時に>
空腹時の血糖値が250ml/dlを超えるような時は、運動によってさらに血糖値が上がることもあるため、運動は控えてください。
また、血圧が高い時や関節の痛みがある時など、体調が良くない時には無理をしないようにします。
もしも運動中に息苦しさや胸痛、吐き気などを感じたら、すぐに運動を中止して医療機関を受診してください。
【参考情報】『糖尿病を改善するための運動』eヘルスネット/厚生労働省
https://www.e-healthnet.mhlw.go.jp/information/exercise/s-05-005.html#:~:text=%E9%81%8B%E5%8B%95%E7%99%82%E6%B3%95%E3%81%AE%E7%9B%AE%E6%A8%99%E3%81%A8%E3%81%97%E3%81%A6,%E3%81%8C%E5%8B%A7%E3%82%81%E3%82%89%E3%82%8C%E3%81%A6%E3%81%84%E3%81%BE%E3%81%99%E3%80%82
5.薬物療法
食事・運動療法に加えて、薬物療法が併用されることがあります。
糖尿病の薬物療法は、血糖値を下げて合併症を予防することを目的として行われるもので、糖尿病そのものを治すためのものではありません。
本来であれば食事・運動療法で血糖値をコントロールするのが理想ですが、それだけでは難しい場合には薬による治療が必要になることがあります。
糖尿病で使われる薬には、大きく分けて経口血糖加工薬(飲み薬)と注射薬があります。
一般的には経口血糖降下薬は2型糖尿病に、注射薬は1型糖尿病に用いられます。
5−1.経口血糖加工薬(飲み薬)
飲み薬には、「インスリンの分泌を促す薬」「インスリンの働きをよくする薬」「糖の吸収や排出を調整する薬」などがあり、糖尿病のタイプや患者さんの状態に応じて医師が選択します。
5−2.注射薬
注射薬には、インスリン製剤とGLP-1受容体作動薬があります。
インスリン製剤は不足したインスリンを補うもので、「食事とは関係なく一日中出ている基礎分泌を補うタイプ」「食事による血糖の上昇に即して出る追加分泌を補うタイプ」「両方の分泌を補うタイプ」があります。
5−3.薬物療法の注意点
薬物療法で最も注意しなければならないのが、低血糖です。
薬物療法は血糖値を下げるために行うものですが、必要以上に下がってしまうのはよくありません。重度の低血糖になると、昏睡状態に陥り、命が危険にさらされることもあるからです。
低血糖は、薬が効きすぎたり、薬を服用するタイミングを間違えた時などに起こりやすくなります。
例えば、食事を抜いているのに薬を飲んでしまった時や、食後だいぶ時間が経ってすでに血糖値が下がった段階で薬を飲んでしまったときです。
また、激しい運動をした時やお酒を飲んだ時などには、薬を飲んでいなくても低血糖を起こすことがあるので十分注意しましょう。
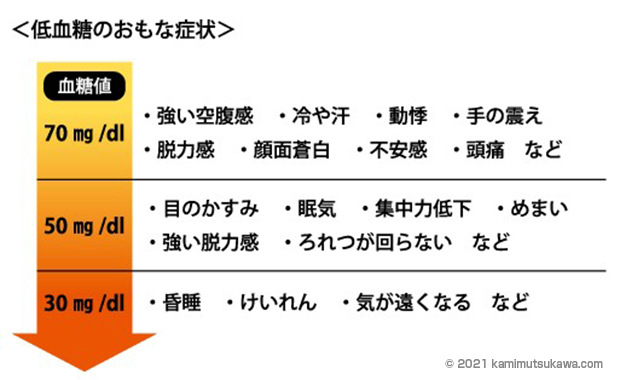
低血糖の症状が起こるパターンは人それぞれ違いますが、一般的に血糖値が70 mg/dlを下回ると起こるとされています。
最初は異常な空腹感や脱力感、動悸などを感じるケースが多く、50 mg/dl以下になると中枢神経の動きが低下して、目がかすんだり眠気が起こったりします。
さらに下がって30mg/dl以下になると、昏睡状態に陥ることがあります。こうなると生命に危険があるので、すぐに医療機関で診てもらわなければなりません。
※もしも低血糖になってしまったら・・・
「低血糖かな?」と感じたら、とにかくすぐに糖分を補給しなくてはいけません。
日ごろからブドウ糖やスティックシュガーなどを携帯し、いつでも摂取できるようにしておいましょう。ただし、アメやチョコレートは糖が吸収されるまでに時間がかかるので、緊急時には向いていません。
糖分が補給できたら、なるべく安静にします。症状が15分以上続くときには、医療機関を受診しましょう。
低血糖の初期症状は人によって違いますが、毎回同じ症状が起こる場合が多いので、自分の初期症状を把握しておくことが大切です。
【参考情報】『糖尿病の検査と治療/患者さんのための糖尿病ガイド』MSD
https://www.dminfo.jp/pc/kensa_chiryou/yakubutu.xhtml
6.まとめ
血糖値は日々の食事管理や運動によって下げることが可能です。
将来、糖尿病へ進行してしまったり、人工透析が必要になるような重い糖尿病になる前に、自己管理をしっかり行って血糖をコントロールしていきましょう。